|
|
Кислород в медицине - кислородная терапия Кислородная терапия (греч. therapeia лечение; синоним оксигенотерапия) - применение кислорода с лечебной целью. Используется главным образом для лечения гипоксии при различных формах острой и хронической дыхательной недостаточности, реже для борьбы с раневой анаэробной инфекцией, для улучшения репаративных процессов и трофики тканей. Физиологическое действие кислорода многостороннее, но решающее значение в лечебном эффекте имеет возмещение дефицита кислорода в тканях при гипоксии. У больных с дыхательной недостаточностью при введении кислорода повышается его напряжение в альвеолярном воздухе и в плазме крови, в связи с чем меньше становится одышка, возрастает концентрация оксигемоглобина в артериальной крови, снижается метаболический ацидоз за счет уменьшения количества недоокисленных продуктов в тканях, падает содержание катехоламинов в крови, что сопровождается нормализацией АД и деятельности сердца. |
Показания и противопоказания.
Показания к применению кислород многообразны. Основными являются общая и местная гипоксия различного генеза, а также напряжение компенсаторных реакций организма на падение рО2 в окружающей газовой среде (например, низкое барометрическое давление на больших высотах, снижение рО2 в атмосфере искусственной среды обитания). В клинической практике наиболее частыми показаниями для применения кислорода служат дыхательная недостаточность при болезнях системы дыхания и гипоксия, обусловленная нарушениями кровообращения при сердечно-сосудистых заболеваниях (циркуляторная гипоксия). Клинические признаки, определяющие целесообразность применения ингаляционной кислородной терапии в этих случаях, - цианоз, тахипноэ, метаболический ацидоз; лабораторные показатели - снижение рО2 в крови до 70 мм рт. ст. и менее, насыщение гемоглобина кислородом меньше 80%. Кислородная терапия показана при многих отравлениях, особенно угарным газом.
Эффективность применения кислорода неодинакова при различных механизмах гипоксии. Наилучшее действие она оказывает при низком содержании кислорода в атмосфере, например в условиях высокогорья, и при нарушении альвеолокапиллярной диффузии кислорода в легких. Меньший эффект наблюдается при гемических формах гипоксии (например, при анемии). Практически неэффективна кислородная терапия при гистотоксической гипоксии, а также при гипоксемии и гипоксии, обусловленных веноартериальным шунтированием крови (например, при врожденных дефектах перегородок сердца).
Кислородную терапию часто назначают больным с сердечной и дыхательной недостаточностью с целью восстановления терапевтического действия ряда лекарств, снижающегося в условиях гипоксии (кардиотонического действия сердечных гликозидов, мочегонного эффекта диуретиков). Ее применяют также для улучшения функции печени и почек при поражениях этих органов, для усиления эффекта цитостатической и радиационной терапии при злокачественных новообразованиях. Показаниями к местному применению кислорода кроме локальной гипоксии являются локальные трофические расстройства на фоне сосудистых поражений, вяло текущие воспалительные процессы, раны, зараженные анаэробной флорой.
Абсолютных противопоказаний для применения кислорода нет, однако выбор способа и техника ее проведения должны соответствовать индивидуальным особенностям больного (возрасту, характеру патологического процесса) во избежание осложнений.
Виды и способы кислородной терапии.
В зависимости от пути введения кислорода кислородную терапию разделяют на два основных вида: ингаляционную (легочную) и неингаляционную.
Ингаляционная кислородная терапия включает все способы введения кислорода в легкие через дыхательные пути.
Неингаляционная кислородная терапия объединяет все внелегочные способы введения кислорода - энтеральный, внутрисосудистый (в т.ч. с помощью мембранного оксигенатора), подкожный, внутриполостной, внутрисуставной, субконъюнктивальный, накожный (общие и местные кислородные ванны).
Отдельный вид применения кислороад - гипербарическая оксигенация, объединяющая особенности ингаляционных и неингаляционных способов и являющаяся по существу самостоятельным методом лечения.
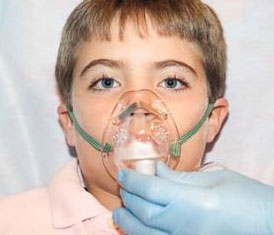
Ингаляция кислорода и кислородных смесей - самый распространенный метод кислородной терапии, применяемый как при естественной, так и при искусственной вентиляции легких. Ингаляции осуществляются с помощью различной кислородно-дыхательной аппаратуры через носовые и ротовые маски, носовые катетеры, интубационные и трахеостомические трубки; один из распространенных способов ингаляции кислорода - через носовые канюли, введенные в ноздри больного. В педиатрической практике применяют кислородные тенты-палатки.
В зависимости от характера заболевания, а также от условий проведения и длительности кислородной терапии для ингаляции используют либо чистый кислород, либо газовые смеси, содержащие 30-80% кислорода. Ингаляция чистого кислорода или его 93-95% смеси с углекислым газом (карбогена) показана при отравлениях окисью углерода.
Обычно для кислородной терапии применяют кислород из баллонов, в которых он хранится в сжатом состоянии, или из системы централизованной подачи кислорода в больничные палаты, что позволяет подводить кислород непосредственно к дыхательным аппаратам, с помощью которых подбирают оптимальные по концентрации кислорода газовые смеси. Медицинские генераторы кислорода CANGAS серии MHC позволяют не зависеть от поставок кислорода. Теперь есть возможность производить свой собственный кислород непосредственно в медицинских учреждениях.
Сейчас редко для кислородной терапии используют (в порядке неотложной помощи на дому) кислородные подушки. Наиболее безопасна и эффективна ингаляция газовых смесей с концентрацией кислорода 40-60%. В связи с этим многие современные ингаляторы для кислородной терапии имеют инжекционные устройства, подсасывающие воздух, и дозиметры, позволяющие применять обогащенную кислородную смесь, а не чистый кислород.
Ингаляцию кислородных смесей проводят непрерывно или сеансами по 20-60 мин. Непрерывный режим кислородной терапии предпочтительнее при обязательном обеспечении достаточного объема вентиляции, а также согревании и увлажнении вдыхаемой смеси, т.к. нормальные дренажная и защитная функции дыхательных путей протекают лишь в условиях почти 100% влажности. Если вдыхание кислорода осуществляется под тентом-палаткой или через носоротовую маску, т.е. газ проходит через рот, нос и носоглотку, то дополнительного его увлажнения не требуется, т.к. он в достаточной мере увлажняется в дыхательных путях.
При длительной кислородной терапии, особенно если кислород подается через глубоко введенные носовые катетеры либо интубационную трубку или трахеостомическую канюлю, а также при обезвоживании больного требуется специальное увлажнение дыхательной смеси. Для этого желательно использовать аэрозольные ингаляторы, создающие в газовой смеси взвесь мелких капель воды (размером около 1 мкм), испарение которых в дыхательных путях насыщает газ парами воды до 100%. Пропускание кислорода через сосуд с водой менее эффективно, т.к. крупные пузыри кислорода не успевают насытиться парами воды.
Объективными критериями адекватности ингаляционной кислородной терапии, проводимой больным с дыхательной и сердечной недостаточностью, являются исчезновение цианоза, нормализация гемодинамики, кислотно-щелочного состояния и газового состава артериальной крови. Эффективность применения кислорода у этих больных может быть повышена одновременным применением средств патогенетической терапии. При гипоксии и гипоксемии, обусловленных гиповентиляцией легочных альвеол, кислородную теапию сочетают (в зависимости от природы гиповентиляции) с приемом бронхолитиков, отхаркивающих средств, специальными режимами произвольной и искусственной вентиляции легких.
При циркуляторной гипоксии кислородную терапию проводят на фоне применения средств, нормализующих гемодинамику; при отеке легких кислород ингалируют вместе с парами спирта и аэрозолей других пеногасителей.
Кислородная терапия хронической гипоксии, особенно у пожилых лиц, более эффективна при одновременном введении витаминов и коферментов (витамины В2, B6, В15, кокарбоксилаза), улучшающих использование кислорода тканями.
Энтеральная оксигенация, т.е. введение кислорода в желудочно-кишечный тракт через зонд, осуществляют с помощью дозиметров или подбирают режим введения по количеству пузырьков кислорода, проходящего через банку аппарата Боброва в 1 мин. Всасывающийся в желудочно-кишечном тракте кислород оксигенирует его стенки, а также кровь воротной вены, поступающую в печень. Последним определяются показания к применению энтеральной оксигенации в комплексной терапии острой печеночной недостаточности. Иногда применяют так называемую беззондовую энтеральную оксигенацию - проглатывание больным кислорода в виде пены или специального мусса. Эффективность этого способа применения кислорода, использовавшегося для лечения токсикозов беременных, гастрита, профилактики старения и др., пока недостаточно подтверждена.
Экстракорпоральная мембранная оксигенация - метод кислородной терапии, близкий к искусственному кровообращению. Разрабатывается для применения при временной неспособности легких обеспечить адекватный газообмен, например при респираторном дистресс-синдроме, постперфузионном легочном синдроме, жировой эмболии, тотальной пневмонии. Принципиальное его отличие от метода экстракорпорального искусственного кровообращения состоит в том, что мембранный генератор кислорода с прокачиванием крови используется лишь для ее оксигенации, но не для обеспечения кровообращения. Через мембранный генератор кислорода проходит лишь часть объема циркулирующей крови, что позволяет использовать его в течение нескольких дней и даже недель без значительной травмы клеток крови.
Осложнения и их предупреждение.
Ингаляция чистого кислорода менее 1 сут. или многосуточная ингаляция 60% кислородной смеси не вызывает таких резких нарушений в организме, которые были бы опаснее самой гипоксии. Однако при использовании высоких концентраций кислорода, а также при длительной кислородной терапии, особенно у пожилых лиц, могут наблюдаться некоторые патофизиологические эффекты, приводящие к осложнениям. Остановка дыхания или значительная гиповентиляция с гиперкапнией может наступить уже в начале кислородной терапии у больных со снижением чувствительности дыхательного центра к повышению концентрации СО2 в крови. В этих случаях дыхание стимулируется с каротидных хеморецепторов гипоксемией, которая в процессе кислородной терапии ликвидируется.
Развитию гиперкапнии при использовании высококонцентрированных кислородных смесей способствует и значительное снижение в крови уровня восстановленного гемоглобина, с которым в норме из организма удаляется значительное количество СО2. Для предупреждения этого осложнения рекомендуется при состояниях с наличием или угрозой угнетения дыхательного центра (особенно при наличии дыхательной аритмии) начинать кислородную терапию 25% кислородной смесью и постепенно повышать концентрацию в ней кислорода до 60% на фоне применения средств патогенетической терапии центральных нарушений дыхания.
При гиповентиляции, не устраняемой фармакологическими средствами, кислородная терапия во избежание развития гиперкапнии должна проводиться только при условии искусственной вентиляции легких.
При длительной ингаляции смесей с высокой концентрацией кислорода или чистого кислорода может развиться кислородная интоксикация. Избыточный кислород нарушает нормальные цепи биологического окисления, прерывая их и оставляя большое количество свободных радикалов, оказывающих раздражающее действие на ткани. В дыхательных путях гипероксия вызывает раздражение и воспаление слизистых оболочек, повреждается реснитчатый эпителий, нарушается дренажная функция бронхов, растет их сопротивление газовому потоку. В легких разрушается сурфактант, возрастает поверхностное натяжение альвеол, развиваются микро-, а затем и макроателектазы, пневмониты. Уменьшается жизненная емкость и снижается диффузная способность легких, возрастает неравномерность вентиляции и кровотока.
Развитию нарушений, связанных с гипероксией, способствуют недостаточное увлажнение ингалируемых смесей и эффекты денитрогенации - вымывания азота из организма. Денитрогенация ведет к отеку и полнокровию слизистых оболочек в различных полостях (лобных пазухах и др.), возникновению абсорбционных микроателектазов в легких. Ведущими проявлениями кислородной интоксикации являются признаки поражения органов дыхания и ц.н.с. Вначале у больных появляются сухость во рту, сухой кашель, жжение за грудиной, боли в грудной клетке. Затем возникают спазмы периферических сосудов, акропарестезии. Гипероксическое поражение ц.н.с. чаще всего проявляется судорожным синдромом и нарушениями терморегуляции, возможны также психические расстройства, иногда развивается коматозное состояние.
С целью предупреждения кислородной интоксикации необходимо применять хорошо увлажненные смеси с низкой концентрацией кислорода и при длительной кислородной терапии периодически переходить на ингаляцию воздуха.
 |
Детская кислородная терапия. Кислородная терапия у детей проводится при различных заболеваниях органов дыхания, кровообращения, ц.н.с., при интоксикациях, нарушениях обмена веществ. К противопоказаниям относят редко встречающуюся индивидуальную непереносимость повышенных концентраций кислорода. |
Наиболее широко применяют ингаляционную кислородную терапию с увлажнением кислорода, как и при кислородной терапии у взрослых. Для ее проведения используют кислородные палатки (ДКП-1 и КП-1), кувезы, тенты, маски. Непосредственное введение кислорода в дыхательные пути возможно через катетер, введенный в нижний носовой проход до носоглотки. Менее эффективны ингаляции кислорода с помощью воронки, мундштука или соски. Оптимальная концентрация кислорода в ингалируемой смеси составляет 40-60% (более высокие концентрации могут, как и у взрослых, вызывать нежелательные эффекты).
Требуемый минутный расход кислорода на 1 кг массы тела ребенка рассчитывают в зависимости от возраста ребенка: 1-6 мес. - 400 мл; 6-12 мес. - 350 мл; 1-11/2 года - 300 мл; 11/2-6 лет - 250 мл; 7-10 лет - 200 мл, 11-18 лет - 100 мл.При бронхиальной обструкции и у больных с ателектазом легких, пневмонией, отеком подсвязочного пространства (стенозы II-III степени) используют кислородно-гелиевую смесь с содержанием кислорода от 25 до 50%, которую при необходимости подают в дыхательные пути под повышенным давлением в барокамерах.
Неингаляционные внелегочные методы оксигенотерапии у детей применяют ограниченно, в основном при лечении глистных инвазий. В желудок и тонкую кишку кислород вводят при аскаридозе, в прямую кишку - при энтеробиозе, трихоцефалезе, а также при экссудативно-катаральном диатезе, ночном недержании мочи, хроническом колите.
Гипербарическая оксигенация особенно показана новорожденным, родившимся в асфиксии с признаками нарушения мозгового кровообращения, а также с явлениями дыхательной недостаточности, обусловленной ателектазом легких, гиалиновыми мембранами и диффузными нарушениями другой природы. Методы проведения оксигенобаротерапии различны.
У детей раннего возраста проведение кислородной терапии нередко вызывает отрицательную реакцию, что проявляется беспокойством ребенка (вследствие раздражения и сухости дыхательных путей, рефлекторно возникающих нарушений сердечной деятельности, ритма и частоты дыхания). Нередко при длительной кислородной терапии у детей отмечаются слабость, головокружение, иногда головная боль. В основном осложнения кислородной терапии у детей обусловлены длительными ингаляциями кислорода в концентрации выше 60%. К ним относятся ретролентальная фиброплазия, фиброз легочной ткани, угнетение внешнего дыхания, снижение систолического давления, нарушение тканевого дыхания из-за блокады некоторых ферментов. Эти осложнения могут быть предупреждены использованием невысоких концентраций кислорода и прерывистостью кислородной терапии - проведением ее в форме сеансов (от 20 мин до 2 ч) с перерывами различной длительности, определяемой состоянием ребенка.